Мегалокорнеа: причины возникновения и основные симптомы, способы лечения заболевания
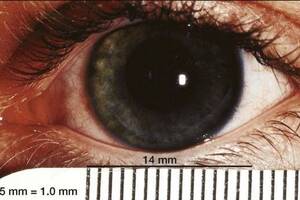
Увеличение роговицы в диаметре. Заболевание является генетически-детерминированным и встречается редко. У некоторых больных недуг может протекать латентно, у других выражается неспецифическими признаками: ухудшением зрения и «туманом» в зрительном поле. Обычно, недуг диагностируется в детстве, ведь во время осмотра обнаруживается увеличенный диаметр роговичной оболочки. Чаще всего симптоматика не прогрессирует. Чтобы установить и подтвердить диагноз, врач анализирует симптомы, изучает историю болезни, проводит офтальмологический осмотр и назначает дополнительные обследования. Как правило, выполняют ультразвуковое исследование, пахиметрию, рефрактометрию, гониоскопию, тонометрию, визиометрию, кератотопографию, кератометрию и оптическую когерентную томографию. Если у пациента нет выраженных симптомов, рекомендуется динамичное наблюдение. При падении остроты зрения, его корректируют контактными линзами либо очками. При развитии катаракты, выполняют факоэмульсификацию и имплантируют интраокулярную линзу. Болезнь чаще выявляют у мужчин.
Причины мегалокорнеи
Поскольку болезнь является генетически-детерминированной, она имеет рецессивный, сцепленный с Х-хромосомой, тип наследования. Патология образуется на фоне дефектов генов MGC1 и MGCN. Правда, иногда недуг может наследоваться аутосомно-доминантным либо аутосомно-рецессивным путем. Аномалия может быть самостоятельной или сопровождать другие генетические зоболевания: синдром Аарскога, синдром Марфана, синдром Книста, эктопию хрусталика, субкапсулярную катаракту, гидрофтальм, пигментную глаукому, врожденный миоз и эктопию зрачка.
Симптомы мегалокорнеи
Болезнь поражает оба глаза и не склонна прогрессировать. Обычно, патология диагностируется в раннем детстве, когда проявляется основной признак – увеличение диаметра роговичной оболочки, при сохранении ее прозрачности. Другие симптомы напрямую связаны со степенью поражения структуры и толщины роговицы. Если изменения не наблюдаются, острота зрения не снижается. Чаще всего у больных все же снижается острота зрения и они могут видеть предметы немного искаженными. Данные нарушения обусловлены миопией и астигматизмом. В некоторых случаях развивается сублюксация хрусталика, на фоне растяжения связочного аппарата, которая проявляется дрожанием радужки во время резких движений глазами. Внутриглазное давление повышается, только при синдроме пигментной дисперсии, который приводит к вторичной глаукоме. В таком случае и больного перераспределяется пигмент из заднего слоя листа радужки, развивается обструкция трабекулярной сети в передней камере и нарушается отток жидкости внутри глаза. Для данного осложнения характерно появления туманности и радужных кругов перед глазами, боли, а также ухудшение зрения.
Диагностика мегалокорнеи
Для установления и подтверждения диагноза, врач анализирует симптомы, изучает историю болезни, проводит офтальмологический осмотр и назначает дополнительные обследования. Как правило, выполняют ультразвуковое исследование, пахиметрию, рефрактометрию, гониоскопию, тонометрию, визиометрию, кератотопографию, кератометрию и оптическую когерентную томографию. Кроме диагностики самого недуга, специалисты также проверяют наличие осложнений и вторичных заболеваний таких как: катаракта, пигментная глаукома, кератит, дистрофия и язвы роговичной оболочки.
Лечение мегалокорнеи
Если у пациента нормальная рефракция и внутриглазное давление, не снижена острота хрения, врачи не назначают специфическую терапию, но рекомендуют динамичное наблюдение. При миопии, астигматизме и гиперметропии, больному выписывают очки либо контактные линзы. Оперативные вмешательства затруднены, поскольку зрачок недостаточно расширен и существует высокая вероятность разрыва задней капсулы. Для лечения катаракты, вторичного характера, выполняют факоэмульсификацию и имплантацию интраокулярной линзы.
Профилактика мегалокорнеи
Специфические меры профилактики не разработаны. При планировании беременности, рекомендовано посетить консультацию генетика, если отец либо дедушка будущей матери страдает данным заболеванием.
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.


