Медиальный эпикондилит: причины возникновения и основные симптомы, способы лечения заболевания
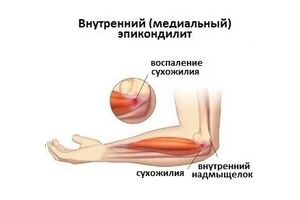
Воспалительный процесс в зоне внутреннего надмыщелка плечевой кости, в месте прикрепления мышц. Заболевание образуется на фоне высокой нагрузки на мышцы пронаторы, а также сгибатели кисти. Обычно, недуг развивается поэтапно. Отмечаются дискомфортные ощущения либо боли в зоне внутренней части пораженного сустава, которые могут иррадировать в зону предплечья. Во время физических нагрузок – интенсивность болевого синдрома растет. Обычно, мышечная сила может быть лишь незначительно сниженной. У половины пациентов, возможно поражение локтевого нерва. Для установления и подтверждения диагноза врач анализирует симптоматику, изучает историю болезни, проводит физикальный осмотр и назначает дополнительные обследования. Как правило, выполняют рентгенографию, ультразвуковое исследование и магнитно-резонансную томографию. Терапевтическая тактика, чаще всего, консервативная – лечебная физкультура, физиопроцедуры. При ее неэффективности на протяжении полугода-года, показано оперативное вмешательство. Заболевание встречается реже, чем латеральный эпикондилит. В основном недуг диагностируется у мужчин зрелого возраста, которые занимаются спортом либо по профессии часто выполняют сгибательные и вращательные движения кистью.
Причины
Воспалительный процесс возникает на фоне характерных физических нагрузок. Зачастую от медиального эпикондилита страдают гольфисты, баскетболисты, пловцы, фехтовальщики, спортсмены армреслинга и люди, которые часто выполняют метательные движения. Кроме того, недуг может образоваться у людей, которые в профессиональной жизни часто сгибают кисть или вращают ею. В основномт, это специалисты, которые выполняют физическую работу – грузчики, строители, столяры и прочие.
Болезнь обусловлена часто повторяющимися движениями, вызывающими перегрузку сухожильных тканей и их микроразрывы. Затем воспаление приводит к дистрофическим изменениям, и ткани сухожилья, способные выдержать тяжелые нагрузки, заменяются на рубцовые.
Симптомы
Заболевание прогрессирует постепенно. Как правило, симптоматика выражается дискомфортными ощущениями либо болями в зоне внутреннего сегмента локтя. Движения и физические нагрузки приводят к усилению интенсивности болевых ощущений, и они могут иррадировать в расположенные дальше от центра тела отделы пораженной руки. В анамнезе пациента отмечаются постоянные высокие нагрузки на конечность. Во время пальпации, больной чувствует боли в мышцах пронаторах и сгибателях кисти, а кроме того, в зоне внутренней части надмыщелка. Как правило, объем движений в суставе не сокращается. У некоторых пациентов возможно развитие нерезкой атрофии и снижение мышечной силы.
Диагностика
Для установления и подтверждения диагноза врач анализирует симптоматику, изучает историю болезни, проводит физикальный осмотр и назначает дополнительные обследования. Чтобы исключить костно-суставную патологию выполняют рентгенографию пораженного сустава в нескольких проекциях. Состояние сухожилий и связок оценивают с помощью магнитно-резонансной томографии, а состояние мышечных тканей – электромиографии. Также проводится неврологический осмотр, чтобы исключить поражения нервной системы. Заболевание отличают от повреждения связок, разрыва или растяжения локтевых связок, медиальной нестабильности локтевого сустава, синдрома кубитального канала, а также шейной радикулопатии. В диагностике могут принимать участие специалисты травматологического и неврологического профилей.
Лечение
Применяется консервативная терапевтическая тактика. Больному исключают нагрузки на пораженный сустав и рекомендуют накладывать на него холодные повязки. Чтобы уменьшить воспаление и купировать боль выписывают нестероидные противовоспалительные препараты. Затем пациенту назначат ношение ортеза и физиотерапевтические процедуры. Иногда возможно применение электростимуляции. Стойкий болевой синдром ликвидируют с помощью лечебных блокад, обкалывая воспаленную зону Гидрокортизоном, Дипроспаном и т.д. Также рекомендована лечебная физкультура. Если консервативное лечение неэффективно на протяжении полугода-года, показано оперативное вмешательство.
Профилактика
Специфические методы профилактики не разработаны. Людям в зоне риска необходимо исключить чрезмерные нагрузки на сустав.
Связанные лекарства:
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.


