Кератопатия: причины возникновения и основные симптомы, способы лечения заболевания
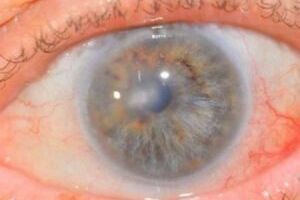
Представляет собой группу гетерогенных заболеваний роговицы, которые приводят к возникновению схожей клинической картины.
Причины
Специалисты определили четкую взаимосвязь между этиологией кератопатии и ее клинической формой. Самой распространенной причиной возникновения нитевидной формы заболевания является синдром сухого глаза, который очень часто сочетается с аутоиммунной патологией, например, синдром Шегрена. В роли триггерных факторов также могут выступать кератоконъюнктивиты, рецидивирующие эрозии роговицы, наложение моно- или бинокулярной повязки в послеоперационном периоде. Иногда развитие патологии происходит на фоне перенесенной нейротрофической или хронической буллезной формы кератоконъюнктивита или другой патологии глаз. Экспозиционная кератопатия развивается в результате пересыхания постоянно открытой роговой оболочки. Такая патология очень часто возникает на фоне паралича лицевого нерва, эктропионии, ночном лагофтальме или после блефаропластики.
Вирус простого герпеса, инсульт, осложнения после оперативного вмешательства на тройничном нерве, доброкачественные или злокачественные новообразования приводят к нарушению иннервации и трофики роговицы. В свою очередь, действие высоких температур или ультрафиолетовое излучение является триггером развития термической или ультрафиолетовой кератопатии. Наиболее распространенные причины лентовидной формы – хронический увеит, интерстициальное воспаление роговой оболочки, глаукома. Реже патология возникает на фоне гиперкальциемии, подагры или хронической ртутной интоксикации.
Афакическая либо псевдоафакическая буллезная кератопатия возникает в результате комбинации таких факторов, как повреждение эндотелия, внутриглазной отек, трение стекловидного тела или искусственного хрусталика о роговую оболочку. Развитие патологии возникает на фоне факоэмульсификации, имплантации искусственной оптической линзы или оперативного вмешательства по поводу глаукомы.
Липоидный тип патологии чаще имеет наследственное происхождение или связана с приобретенным нарушением липидного обмена. Медикамеентозно-индуцированная патология возникает на фоне повреждения роговицы вследствие продолжительного приема Кордарона. Причины возникновения поверхностной точечной кератопатии Тайгесона неизвестны.
Симптомы
Различают несколько видов кератопатии Тайгесона нитевидную, экспозиционную, нейротрофическую, лентовидную, афакическую, псевдоафакическую, кордароновую, липоидную, термическую, ультрафиолетовую. Общими симптомами для всех типов является гиперемия глаз, ощущение инородного тела, светобоязнь и боль в глазах разной интенсивности. Характерным, специфическим симптомом заболевания, который пациенты выявляют самостоятельно является помутнение роговицы. Степень ухудшения остроты зрения зависит от выраженности бельма и отека. Отечность роговой оболочки чаще развивается после травмы.
Экспозиционная кератопатия обусловлена усилением клинических проявлений в утреннее время и их снижением в течение дня. При нейротрофическом происхождении к основной симптоматике присоединяются отек век и потеря роговицей чувствительности. Клиника повреждений роговой оболочки при воздействии высокой температуры или ультрафиолетового излучения сходна. Классические проявления дополняются слезотечением, снижением остроты зрения, появлением пелены перед глазами. Ранним признаком болезни является ощущение рези или жжения глаз. Выраженность симптомов нарастает спустя 6 или 12 часов после действия этиологического фактора.
Диагностика
При диагностике кератопатии проводят наружный осмотр глаз и биомикроскопию с использованием щелевой лампы. Дополнительно может быть назначена визометрия, офтальмоскопия и тонометрия. Во время наружного осмотра при нитевидной кератопатии можно выявить короткие образования, состоящие из эпителиоцитов и слизи. Данные структуры напоминают нити, которые крепятся к передней поверхности роговицы. Для лучшей визуализации применяется окрашивание флуоресцеином, поскольку нитевидные элементы способны его накапливать. При помощи биомикроскопии можно обнаружить инъекцию конъюнктивы и поверхностный точечный кератит.
Лечение
Лечение начинают с этиотропной терапии основного заболевания. Патогенетическое лечение сводится к увлажнению роговицы препаратами искусственной слезы и увлажняющими мазями. При нитевидной кератопатии показано удаление патологических образований под регионарной анестезией. При лентовидной форме нужно провести снятие бляшки с последующим использованием антибиотиков. Повреждение роговой оболочки вследствие высыхания требует наложения специальной повязки, которая будет удерживать веки в закрытом состоянии до момента устранения основного заболевания.
При точечных повреждениях препараты искусственной слезы. Лечение крохотных дефектов проводится при помощи эритромициновой мази и давящей повязки. Затем мазь используют от 3 до 4 раз в день в течение 4 дней. При обнаружении инфицированной язвы роговицы необходимо назначить антибактериальную терапию на фоне мидриатиков. Лечение повреждений роговицы термического или ультрафиолетового происхождения включает в себя местное использование М-холиноблокаторов, симпатомиметиков и антибактериальной мази. При интенсивных болях показан пероральный прием анальгетиков.
Профилактика
Специфических мер по профилактике кератопатии не разработано, для предупреждения развития патологии необходимо соблюдать гигиену глаз.
Связанные лекарства:
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.


