Болезнь Левера: причины возникновения и основные симптомы, способы лечения заболевания
Представляет собой хронический аутоиммунный неакантолитический пузырный дерматоз.
Причины
Точная причина заболевания до сих пор не установлена. Считается, что болезнь Левера носит аутоиммунный характер, возникает на фоне наследственной предрасположенности к аутоиммунных нарушений. Несмотря на это специалистами выделен ряд причин, провоцирующих начало дерматоза – это сильное раздражение кожи, вакцинация, трансплантация тканей, пожизненный прием медикаментов, опухоли. В результате опосредованного действия этих факторов на иммунитет, как местный, так и общий, возникает гуморально-клеточный ответ в виде выработки антител на ставшие спонтанно чужими отдельные клетки кожи. Запускается аутоиммунный процесс, происходит разрыв связей между клетками нижнего слоя эпидермиса, в нем формируются везикулы, наполненный жидкостью.
Пузыри сливаются между собой. Чтобы как-то ограничить их рост, часть не вовлеченных в процесс клеток эпидермиса превращается в их плотные покрышки. Со временем клетки стенок образовавшегося пузыря стареют, начинают отмирать. Параллельно по периметру булл запускается физиологический процесс регенерации: дно везикулы выстилается новыми клетками. Таким образом, сам пузырь оказывается между слоями эпидермиса: сверху – старая покрышка, снизу – новый эпителий. Объективным подтверждением аутоиммунной теории служит обнаружение в крови пациентов и в жидкости пузырных элементов антител к базальной мембране эпидермиса.
Симптомы
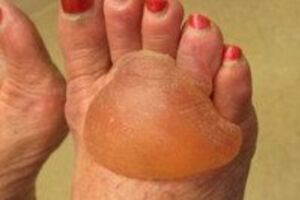
Образование пузырей происходит с явлениями продромы, на коже появляются достаточно крупные буллы, наполненные прозрачной жидкостью, иногда с примесью крови из-за разрушения капилляров сосочкового слоя эпидермиса. Высыпания не имеют типичной локализации, чаще располагаются на конечностях, в складках кожи. Слизистые поражаются редко. Однако возможность поражения и кожи, и слизистых является отличительной особенностью патологии.
В основании кожных пузырей экзотических очертаний лежит элевированное эритематозное пятно. Размер пузырей колеблется от 3 мм до 3 см, буллы упругие, склонны сливаться между собой, образуя эрозии, дающие болезненные ощущения при локализации на слизистых. В складках кожи на интертригинозных участках. Болезнь Левера – рецидивирующий дерматоз, преследует заболевшего до конца его дней, в случае присоединения интеркуррентных заболеваний в силу возраста пациента, несмотря на доброкачественность, может закончиться летальным исходом.
Диагностика
Диагностика болезни Левера осуществляется на основании клиники, подтвержденной гистологически и лабораторных данных. Используют цитологические исследования: мазки из основания пузыря, достоверно подтверждающие отсутствие акантолитических клеток, на что указывает отрицательная проба Тцанка. Не меньшую значимость имеет микроскопия: световая, электронная, иммунофлуоресцентная, иммуноэлектронная.
Проводят иммунохимические методы исследования, направленные на идентификацию аутоантител. Потребуется проведение дифференциации болезни Левера с вульгарной пузырчаткой, дерматитом Дюринга, буллезным эпидермолизом, многоформной экссудативной эритемой, мультиформной лекарственной экзантемой, другими пемфигоидами, паранеопластическими процессами.
Лечение
Терапия проводится по индивидуальным схемам, разработанным врачом-дерматологом после проведения консультации и обследования. При разработке программы лечения учитывают возраст пациента, сопутствующие патологии, тяжесть течения недуга. Основу терапии составляют системные препараты глюкокортикоидного ряда (преднизолон) в сочетании с антибактериальными средствами (диафенилсульфон), цитостатиками (азатиоприн).
Легкие формы заболевания хорошо купируются назначением антибиотиков (эритромицин), сульфоновых препаратов. Симптоматическую терапию проводят с учетом соматических заболеваний (сахарный диабет, остеопороз), возможных инфекций. Для повышения эффективности лечения применяют витаминотерапию.
Профилактика
В связи с тем, что механизм развития данного заболевания пока не установлен не представляется возможным разработать эффективную схему его профилактики.
Связанные лекарства:
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.


