Врожденный пилоростеноз: причины возникновения и основные симптомы, способы лечения заболевания
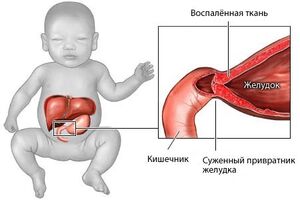
Аномалия развития ЖКТ, для которой характерно органическое сужение пилорической части желудка, примыкающей к двенадцатиперстной кишке. Симптоматика порока дебютирует на второй-четвертой неделе, после рождения. Как правило, у младенца наблюдаются: сильная рвота после еды, снижение веса и тургора кожных покровов, уменьшение количества отделяемой почками мочи, запоры. Для постановки диагноза проводят УЗИ, рентгенограмму и эндоскопию желудка. Показано лишь оперативное лечение методом операции Рамштедта. Как правило, данный порок чаще поражает девочек, нежели мальчиков.
Причины врожденного пилоростеноза
К образованию порока способны привести как генетические факторы, так и негативное влияние на ребенка в период гестации. Возможна передача аутосомно-доминантным и рецессивным, скрепленным с полом, путем. Также патология может быть спровоцирована инфекциями внутри утробы (краснухой, цитомегалией, вирусом простого герпеса), повышенным уровнем гестарина у беременной и лечением младенца антибактериальными препаратами в первые 14 дней после рождения.
Симптомы врожденного пилоростеноза
Заболевание разделяют на два типа: острое и врожденное. Каждая из форм проходит три стадии (компенсированная, скомпенсированная, декомпенсированная) развития недуга, от которых зависит выраженность симптоматики. Также интенсивность проявлений напрямую связанна с тем, насколько сужен просвет пилорического канала.
Обычно, с первых суток после рождения малыша начинаются срыгивания и рвота. Отчетливо симптомы распознаются лишь в конце 2-й или на начале 3-й недели после рождения. Обычно, новорожденного рвет после каждого приема еды, а объем рвотной массы значительно больше съеденной еды за последний прием. Рвота имеет специфический вид и запах, внешне она похожа на творог, пахнет кислым и не обладает примесями желчи.
Частая рвота способна привести к обезвоживанию и гипотрофии. Мочеиспускания становятся более редкими, и начинаются запоры. Каловые массы окрашиваются желчью в темно-зеленый оттенок, моча концентрирована, приглушенного желтого цвета. Также рвота способна вызвать асфиксию, евстахеит, отит, аспирационную пневмонию.
Водно-солевой дисбаланс приводит к метаболическим и электролитным нарушениям (гиповолемии, алкалозу), дефицитной анемии, сгущению крови. При осложненным течении болезни наблюдается повреждение привратниковой части желудка с прободением язвы, а также кровотечением желудочно-кишечной локализации.
Диагностика врожденного пилоростеноза
При малейших догадках об образовании врожденного пилоростеноза, врач-педиатр направляет новорожденного к хирургу. Дополнительно назначается: ультразвуковое исследование, рентгенография и эндоскопия желудка. Во время физикального осмотра младенца, врач может обнаружить вздутие под мечевидным отростком, волнообразное сокращение стенок желудка, а также гипертрофированность привратника. Дополнительно назначается: ультразвуковое исследование, рентгенография и эндоскопия желудка. Для лабораторной диагностики проводят общий анализ крови, кислотно-основное состояние и биохимический анализ крови.
Во время ультразвукового исследования проводится водно-сифонная проба. На рентгеновских снимках обычно отмечают: желудок увеличенного размера, жидкость в органе, даже если ребенок ничего не ел, а в петлях кишечника снижается газонаполнение.
Лечение врожденного пилоростеноза
Проводится хирургическое вмешательство. Бужи вводят в привратниковой канал, кратковременно раскрывая его. Правда, после этого вновь образуется стеноз. Перед проведением оперативного лечения, младенцу назначаются инфузионная терапия (глюкозо-солевой и белковый растворы) и прием фармацевтических препаратов, подавляющих мышечные спазмы. Кроме того, специалисты стараются восполнить дефицит жидкости и микроэлементов с помощью микроклизм.
Для лечения врожденного пилоростеноза проводят операцию Рамштедта, во время которой рассекают серозно-мышечную ткань привратника до слизистой, устраняют анатомические препятствия и восстанавливают проходимость канала.
Профилактика врожденного пилостеноза
Беременная женщина проходит генетическое исследование. Также рекомендуется избегать контактов с инфекционными больными, а фармацевтические препараты принимать только по прописанной врачем схеме.
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.


