Бородавчатый туберкулёз кожи: причины возникновения и основные симптомы, способы лечения заболевания
Хроническое инфекционное поражение кожных покровов, которое возникает в результате контакта человека с инфицированным патогенами биоматериалом либо лицами, страдающими открытыми формами туберкулеза.
Причины
В большинстве случаев инфицирование микобактериями Коха происходит эндогенно, посредством активации уже существующих очагов инфекции. В этом случае патоген с током крови и лимфы проникают в дерму. Иногда происходит первичное попадание микобактерии на кожу после контакта с зараженным материалом. Не исключена аутоинокуляция, самостоятельный перенос возбудителя из первичного очага инфекции на другие участки кожного покрова и слизистых.
Патогенез недуга до конца не изучен. В норме кожа является не восприимчивой к микобактериям, в связи с этим, в большинстве случаев необходимы дополнительные причины для развития патогенного процесса, обусловленные снижением иммунитета, стрессом, гиповитаминозом, обменными нарушениями. В области внедрения инфекции образуется папула размером с горошину, а также отмечается увеличение лимфатических узлов, развитие туберкулезного симптомокомплекса. Процесс диссеминирует формированием туберкулидов, развитие которых связано с аллергическим или иммунным воспалением, или заканчивается локальным заживлением дефекта ткани. Все зависит от состояния иммунной системы пациент.
Симптомы
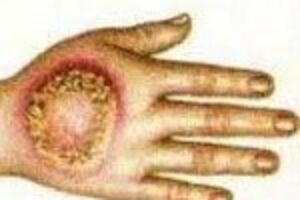
Развитию этой патологии больше подвержены дети и мужчины. Главным клиническим проявлением недуга является появление небольших, до 10 мм в диаметре, округлых узелков синюшного цвета, безболезненных, плотной консистенции, с четкими границами и характерным расположением на тыле кистей, реже – стоп и голени. Иногда узелки предрасположены к периферическому росту и трансформации в плоские бляшки с роговыми наслоениями на поверхности. После заживления узелков формируются рубцы. Бляшки образуют локальный очаг, в котором при его созревании видны три зоны: центр, в этой области отмечается атрофия с бугристым дном, средняя часть, характеризуется появлением инфильтрата с чешуйками, трещинами и корочками и периферия, обусловленная появлением лиловой блестящей канвы. Под кожей возможно образование микроабсцессов, в результате этого при надавливании на патологический очаг может отмечаться выделение гнойного содержимого.
Проникновение в организм инфекции сопровождается увеличением лимфатических узлов и поражением кровеносных сосудов. По периферии «бляшечного острова» формируются свежие первичные элементы, обладающие тенденцией к слиянию. Общее состояние пациентов не нарушено. В патологическом очаге не всегда находят микобактерии Коха, но туберкулиновые пробы положительны практически в 99% случаев. В отличии от других частей тела, волосы и ногти никогда не поражаются туберкулезной инфекцией, поскольку микобактерия не может существовать без воздуха. Гистология специфична: акантоз эпидермиса в сочетании с папилломатозом и туберкулоидной структурой в дерме.
Диагностика
При подозрении на бородавчатый туберкулез кожи диагностика недуга основанная на сборе анамнеза, рентгенографического исследования очага, также больному может быть назначена бактериоскопия, бактериологическая диагностика и биологические методы. Имеют значение положительные туберкулиновые пробы для выявления сенсибилизации организма к палочке Коха, такие как накожная проба Пирке и внутрикожная Манту. Наиболее информативным современным методом диагностики бородавчатого туберкулеза является серологическое тестирование. Серологическую дифференциальную диагностику проводят с лейшманиозом и бугорковым сифилидом.
Лечение
Больные в терапевтических целях получают противотуберкулезные средства не меньше одного года. Комбинация препаратов должна постоянно меняться, чтобы не вызвать резистентность к проводимому лечению. В тяжелых случаях назначают проведение химиотерапии. После выписки из стационара проводят реабилитацию на базе санатория. Затем в течение 5 лет ежегодно больной получает двухмесячный курс специфической терапии с целью профилактики рецидива и диссеминации процесса.
В комплексной терапии пациент получает поливитаминные препараты и иммуномодуляторы. Особое значение в лечении данной патологии играет назначение качественного высококалорийного питания, содержащего в значительном количестве белки, жиры и углеводы.
Профилактика
Важным методом профилактики является всеобщая диспансеризация населения, профилактические осмотры, а также вакцинация детей.
Связанные лекарства:
Информация является обобщающей и не может быть использована для лечения, без рекомендации врача.


